Wann muss ein Zahn raus?
Bevor man ein Zahnersatz-Konzept ausarbeitet, um vorhandene Zähne zu ersetzen, sollte sicher geklärt sein, ob ein Zahn überhaupt entfernt werden muss. Eine eindeutige Abgrenzung, wann ein Zahn gezogen- und wann er erhaltungswürdig ist, gibt es nicht.
Ist das Problem behandelbar, mit Aussicht auf Erfolg?
Verschiedene Faktoren können den Zahnerhalt in Frage stellen oder eine Entfernung sinnvoll erscheinen lassen. Löchrige, wackelige Zähne, chronische Schmerzen oder eine aufwändige und teure Therapie (Ohne Erfolgsgarantie) können einen vor die Wahl stellen.
Gründe, die gegen den Erhalt eines Zahns sprechen
Durch anklicken der einzelnen Punkte gelangen Sie direkt zum gewünschten Abschnitt
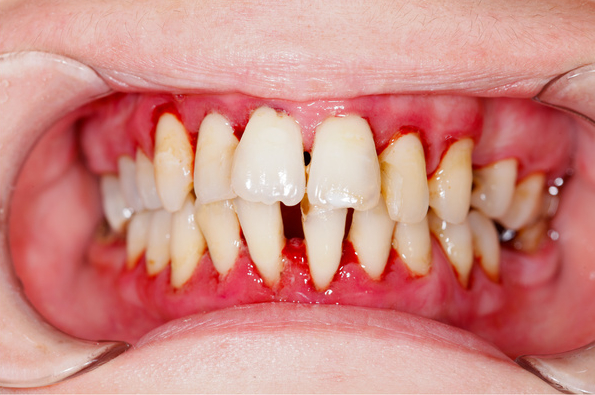
Parodontitis: Zähne ziehen oder noch zu retten?
Die Hauptursache für Zahnverlust im Erwachsenenalter ist die Parodontitis oder auch Parodontose genannt. Dabei handelt es sich um eine entzündliche Zahnbetterkrankung, die wegen ausbleibender Beschwerden oft lange unerkannt bleibt.
Was passiert bei Parodontose?
Bakterien lagern sich in Form von Plaque and den Zähnen und am Zahnfleischsaum an. Das passiert, wenn man die Mundhygiene vernachlässigt. Eine Entzündung des umliegenden Gewebes ist dann die Abwehrreaktion des Körpers auf die angehefteten Bakterien.
Durch die Entzündungsreaktion baut sich um den betroffenen Zahn der Knochen ab. Der Zahn lockert sich. In der Regel ist bei Parodontose das gesamte Gebiss betroffen.
Ob ein Zahn entfernt werden muss, oder durch eine Parodontosebehandlung erhalten werden kann, hängt von bestimmten Faktoren ab:
Wie weit ist der Knochenabbau fortgeschritten?
Je länger die Parodontose unerkannt- und damit unbehandelt bleibt, desto weiter kann der Knochenabbau voranschreiten. Bei einem Knochenbettverlust von mehr als 50% ist die Aussicht auf Zahnerhalt nicht gut. Ab 70% geht man nicht mehr davon aus, dass eine Therapie die betroffenen Zähne retten wird.
Einen genauen Messwert ab wann ein Zahn gezogen werden muss und keinesfalls erhaltungswürdig ist, gibt es jedoch nicht.
Fortgeschrittene Parodontitis: Zähne aus Schmerzen ziehen
Der Verlauf der Parodontose ist in der Regel schleichend, also ohne Beschwerden. Es kann in akuten Entzündungsphasen allerdings zu Eiterungen und starken Schmerzen kommen. Häufig werden in dieser Phase Zähne gezogen. (Mit)verantwortlich für die Schmerzen sind starke Lockerungen der Zähne (bedingt durch Knochenabbau).
Parodontitis zusammen mit anderen Problemen
Neben einer Parodontose können weitere Begleitumstände die Prognose der Zähne zusätzlich verschlechtern (Kummulationseffekt). Ein Beispiel ist die Kombination von Parodontitis und Karies. Der Aufwand zur Erhaltung von Zähnen mit Parodontitis und tiefer Karies ist groß und die Aussicht auf Erfolg ist nicht garantiert. Ebenso problematisch ist eine Wurzelentzündung in Verbindung mit Parodontitis.
Implantate nur bei ausgeheilter Parodontitis
Bei einer Parodontitis liegen in der Regel keine tiefen Knochenentzündungen vor. Durch den abgebauten Knochen ist die Implantat-Einbringung allerdings erschwert. Ein Knochenaufbau nach langjähriger, unbehandelter Parodontose ist manchmal nicht zu vermeiden. Wann der beste Zeitpunkt für eine Implantation ist, muss individuell abgewägt werden.
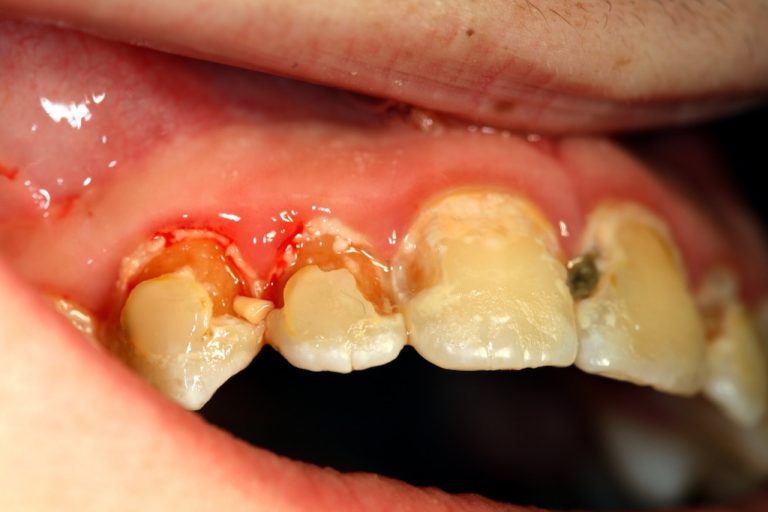
Karies: Zerstörung der Zahnhartsubstanz
Bei einem kleinen Loch im Zahn stellt sich natürlich nicht die Frage, ob der Zahn deswegen raus muss. Auch größere Löcher kann an füllen. Die Reparatur wird aufwändiger, je größer der kariöse Defekt ist. Durch Teilkronen, Kronen und Inlays kann der Zahn in Form und Funktion wiederhergestellt werden.
Kleines Loch im Zahn oder tiefe Karies?
Ist die Zahnkrone stark durch Karies zerstört, können auch Aufbaumaßnahmen durch eine Stiftkrone (Wurzelstift/Füllung) ohne Erfolg bleiben. Spätestens wenn die Zahnfäule weiter in die Tiefe vorgedrungen ist und die Zahnwurzel auflöst, muss der Zahn entfernt werden. Das gilt auch für mehrwurzelige Zähne.
Nicht nur die künstliche Krone aus dem Zahnlabor, sondern auch der sichtbare Teil eines natürlichen Zahns wird als Zahnkrone bezeichnet.
Ziehen stark zerstörter Karieszähne technisch schwierig
Ist der Schaden durch Karies an einem Zahn zu groß, erfolgt die Extraktion. Bei einer stark zerstörten Zahnkrone kann das für den Behandler schwierig werden. Kann keine Zange angesetzt werden, kann die Entfernung für Zahnarzt und Patienten eine Prozedur werden.
Implantate nach Entfernung von Karieszähnen
Nach Entfernung kariös zerstörter Zähne liegt im Kieferknochen in der Regel keine relevante Entzündung vor, die einer Implantation im Weg stehen könnte. Das Knochenangebot ist meistens gut. Es sei denn, die Zahn-Extraktion war ein schwieriges Unterfangen bei dem ein Knochenverlust hingenommen werden musste.
Probleme mit Zahnwurzeln: Wurzelfrakturen, Wurzelentzündungen
Zahnwurzeln können auf verschiedene Arten zu Problemen mit dem Zahn führen. Die Zahnwurzel kann (an)brechen, nach einem Schlag oder einem Unfall. Häufig passiert das bei Frontzähnen, zum Beispiel durch einen Sturz. Unabhängig von einem Sturz oder Unfall können sich Zahnwurzeln auch entzünden. Viele mussten sich schonmal (mit Graus) einer Wurzelbehandlung unterziehen. Nicht immer kann eine Wurzelbehandlung die Entzündung ausheilen lassen.
Zahnwurzelbefunde können Extraktion notwendig machen:
Durch anklicken der einzelnen Punkte gelangen Sie direkt zum gewünschten Abschnitt
Wurzelentzündungen toter Zähne
Bevor ein Zahn aufgrund endodontischer Ursachen (Entzündung der Zahnwurzel) entfernt werden muss, kann man für den Erhalt einige Behandlungen durchführen. In den meisten Fällen ist der Zahnerhalt mit genügend Aufwand möglich.
Wie behandelt man entzündete Zahnwurzeln?
- Die primäre Wurzelbehandlung
- Falls nötig, die Revision (Wiederholung einer Wurzelbehandlung)
- Die Wurzelspitzenresekrion
Heilt eine Wurzelentzündung trotz durchgeführter primärer Wurzelbehandlung nicht aus, kommt Schritt zwei. Die Revision. In der Regel heilt eine hartnäckige Entzündung nach der wiederholten Wurzelbehandlung aus. Die gesetzlichen Krankenkassen übernehmen jedoch nicht die Kosten einer Revision. Deswegen wird die zweite Wurzelbehandlung oft übersprungen und es wird direkt eine Wurzelspitzenresektion (WSR) durchgeführt.
Nach einer Wurzelspitzenresektion kann keine erneute Wurzelbehandlung (Revision) mehr durchgeführt werden.
Diese Befunde sprechen gegen den Zahnerhalt
In Verbindung mit Wurzelentzündungen sprechen die folgenden Befunde für die Entfernung betroffener Zähne:
- Entzündungen von Zahnwurzeln, dessen Kanäle nicht behandelt werden können, wenn der Zugang durch Stiftzahn oder festsitzende ältere Wurzelfüllung versperrt ist.
- Wurzelentzündung ist trotz Wurzelbehandlung und Wurzelspitzen-Resektion (WSR) nicht abgeklungen.
- Bei sehr großen Entzündungen ist ein Ausheilen trotz großem Aufwand und zeitintensiver Therapie nicht sicher.
- Herdsanierung: die Entzündung soll/muss aus allgemeinmedizinischen Gründen zeitnah entfernt werden, für "herumexperimentieren" bleibt keine Zeit.
- Zusätzliche negative Faktoren (Kummulationseffekt), z.B. schwere Parodontitis = kaum Aussicht auf Erfolg.
Zahnimplantate nach Entfernung von entzündeten, wurzeltoten Zähnen
Grundsätzlich sind Implantate als Versorgung von Lücken nach Extraktion wurzelgeschädigter Zähne möglich. Voraussetzung ist, dass die Entzündung vor Implantation vollständig ausgeheilt ist.
Bei nicht ausgeheilter Entzündung ist das Risiko eines Implantatverlustet hoch. Die Bakterien der Entzündung führen wahrscheinlich zu einer Entzündung um das Implantat, weswegen eine Einheilung nicht stattfinden wird.
Wurzelfraktur: Bruch der Zahnwurzel nach Unfall (Frontzahntrauma)
Besonders häufig kommt es bei Frontzähnen nach plötzlicher Krafteinwirkung (durch einen Unfall oder Schlag) zum Zahnbruch. Nicht jede Fraktur bedeutet das Ende eines Zahns. Eine ausgeschlagene Zahnecke ist beispielsweise kein Grund zur Beunruhigung, allerdings kann ein Schlag auf einen Frontzahn auch zu einer Bruchlinie bis in die Wurzelspitze führen. Eine Wurzelfraktur macht die Entfernung des Zahns nötig.
Auf etwas hartes gebissen und der Zahn bricht
Frakturen am Zahn beschränken sich nicht nur auf die Region der Frontzähne. Im Oberkiefer kommt es bei den Seitenzähnen durch plötzliche oder dauerhafte Überlastung zu Brüchen. Auslöser dafür kann der Biss auf etwas hartes sein, die Zahnstruktur ist dabei meistens bereits geschwächt, zum Beispiel durch große Füllungen.
Je nach Bruchlinie muss ein frakturierter Zahn raus:
- Bruch der Zahnkrone, oberhalb oder knapp unterhalb der Knochengrenze: Durch eine Wurzelkanal-Behandlung (Endodontie) und einen Stiftaufbau ist die Wahrscheinlichkeit hoch, den Zahn zu retten.
- Längsfraktur der Zahnwurzel: In diesem Fall gibt es für den Zahn keine Rettungsmöglichkeit, er muss gezogen werden.
- Längsfraktur zwischen den Wurzeln bei mehrwurzeligen Zähnen: Zahnerhalt ist unwahrscheinlich.
- Querfraktur im Knochen: Bei einer Querfraktur im Kieferknochen ist der Zahnerhalt unwahrscheinlich.
Ist nur der Zahn beschädigt, oder auch der Knochen?
Oft bringt die Gewalteinwirkung auf Zähne und Kiefer auch die Lockerung der betroffenen Zähne mit sich. Dabei kann auch der Knochen Schaden nehmen. Ein Bruch im Knochen kann Zähne teilweise oder ganz aus dem Zahnfach herauslösen. Der bekannte „ausgeschlagene Zahn“.
Ausgeschlagenen Zahn retten oder Zahnersatz
Ein Zahnerhalt eines ausgeschlagenen Zahns durch Replantation (Wiedereinpflanzen) mit Schienung ist möglich. Vorausgesetzt das Knochenfach ist nicht zu stark geschädigt und die Wurzelhaut ist intakt (der Zahn darf nicht austrocknen: die Lagerung in der Mundhöhle oder in einer Zahn-Rettungsbox ist notwendig).
In den meisten Fällen sind die Umstände nicht günstig, und der ausgeschlagene Zahn kann nicht wieder eingesetzt werden. Da hilft nur: Zahnersatz.
Implantate nach gebrochenen oder ausgeschlagenen Zähnen
Die Versorgung von Lücken mit Implantaten nach unfallbedingtem Zahnverlust gilt als Goldstandard. Selbst wenn der Kieferknochen Schaden genommen hat, sind Implantate eine ideale Versorgung. Das Frontzahnimplantat stellt eine besondere Form des Zahnimplantats dar.
Der Zeitpunkt der Implantation ist individuell je nach Grad des Traumas zu wählen.
Akute und chronische Zahnschmerzen: Zahn ziehen?
Jeder, der schonmal eine schlaflose Nacht aufgrund quälender Zahnschmerzen gehabt hat, weiß, wie unangenehm diese Schmerzen sein können. Bei starkem Zahnweh helfen herkömmliche Schmerzmittel kaum zuverlässig.
Zahnschmerzen können unterschiedliche Ursachen haben und sind in der Regel kein Grund für eine Zahnentfernung. Die meisten Auslöser sind zahnmedizinisch behandelbar. Am häufigsten ist der Grund für akute Zahnschmerzen ein „Loch im Zahn“, die Karies.
Schmerzen unerträglich, Zahn muss raus!
Die Ursache von Zahnschmerzen kann auch etwas anderes sein und die Behandlung kann sich über einen längeren Zeitraum ziehen. Da sinkt bei vielen Geplagten die Bereitschaft, das „durchzustehen“. Einen Problemzahn aus Schmerzgründen zu entfernen, ist die bevorzugte, schnelle Lösung.
Implantate ersetzen aus Schmerzgründen entfernte Zähne
Grundsätzlich ist eine Versorgung von Zahnlücken mit Implantaten nach schmerzbedingter Extraktion von Zähnen möglich. Die Schmerzursache sollte allerdings vor einer Implantation sicher geklärt und austherapiert sein.
Ursachen von Zahnschmerzen
Durch anklicken der einzelnen Punkte gelangen Sie direkt zum gewünschten Abschnitt
Entzündung des Zahnnerven (Pulpitis)
Eine Reizung des Zahnnerven (Pulpa) kann für leichte Beschwerden verantwortlich sein. Eine Reizung kann sich durch Schmerzen und Übersensibilität äußern, zum Beispiel Kälteempfindlichkeit.
Entzündet sich der Nerv, spricht man von einer Pulpitis. Sie verursacht schlimme Schmerzen. Der Zahnnerv schwillt durch die Entzündung an, der harte Zahn gibt aber nicht nach. Bei einer Pulpitis helfen Schmerzmittel oder Antibiotika in der Regel nicht.
Möchte man den Zahn erhalten, ist die einzige Möglichkeit den Schmerz zu stoppen eine Wurzelbehandlung (Nerv-Entfernung und Behandlung des Wurzelkanals).
Entzündung der Zahnwurzel
Eine Entzündung der Wurzelspitze kann auch bei bereits abgestorbenen Zähnen auftreten und für starke Schmerzen beim Zubeißen sorgen.
Eine fortgeschrittene Infektion kann sogar zu einer Vereiterung des Kiefers (submuköser Abszeß) führen. Die akute Phase der Entzündung kann vorübergehend mit einem Antibiotikum behandelt werden. Für den dauerhaften Zahnerhalt muss eine Wurzelbehandlung erfolgen.
Weitere Ursachen von Zahnschmerzen
Eine entzündliche Zahnbetterkrankung (Parodontose) verläuft unauffällig. In akuten Entzündungsphasen verursacht sie durch Vereiterungen (Parodontal-Abszeß) Schmerzen. Starke Zahnlockerungen durch Knochenabbau machen auch Ärger. Die Entfernung der betroffenen Zähne liegt dann nahe.
Weitere Ursachen für Zahnschmerzen, bei Zahnfrakturen oder Überlastung, lassen sich letztendlich auf eine Reizung des Zahnnerven (Pulpa) oder eine Pulpitits zurückführen.
Chronische Zahnschmerzen und mögliche Ursachen
Dauerhafte oder wiederkehrende Zahnschmerzen können durch eine Reizung des Zahnnerven (Pulpa) hervorgerufen werden und Vorstufe einer Pulpitis sein. Begleiterscheinung sind oft Überempfindlichkeit gegenüber Kälte oder beim aufbeißen.
Ursache der Pulpareizung kann Karies, Beschleifen der Zähne zur Überkronung, vorausgegangene Füllungstherapien oder eine dauerhafte Überlastung eines Zahns sein. Eine schlummernde Entzündung eines abgestorbenen Zahns kann ebenfalls chronische Zahnschmerzen verursachen.
Zahnschmerzen ohne dentale Ursache
Nicht immer ist die Ursache für Zahnschmerzen im Mund zu finden. Bei einem grippalen Infekt („Kopf-Grippe“) sind Zahnschmerzen nichts untypisches. Infekte der Kieferhöhle und eine Sinusitis verursachen durch die enge Lagebeziehung von Zahnwurzeln und Kieferhöhlenboden insbesondere in den Oberkiefer-Seitenzähnen starke Schmerzen.
Episoden von Herpes-simplex oder Herpes Zoster (Gürtelrose) können ebenfalls Schmerzen im Zahn- und Kiefer-Gesichtsbereich verursachen.
Zahnentfernung aus allgemeinmedizinischen Gründen (Herdsanierung)
Grundsätzlich stellt das potentielle bakterielle Streuvermögen eines Entzündungsherdes ein Risiko für den gesamten Organismus dar. Bei bestimmten Grunderkrankungen kann dieses Risiko sogar unkalkulierbar hoch werden.
Vorsorgliche Entfernung entzündeter Zähne
Die vorsorgliche Entfernung eines entzündeten Zahns wird unter anderem in Zusammenhang mit einigen Herzerkrankungen, rheumatischen Krankheitsformen und vor Herzoperationen, Bestrahlungen, Transplantationen, Chemotherapien uvm. aus ärztlicher Sicht dringend empfohlen. Dadurch werden Zähne entfernt, die bei richtiger Therapie gesund geworden wären.
Parodontose-Zähne muss man nicht vorsorglich ziehen
Bei einer geringen bis mittelschweren Parodontitis werden Zähne in der Regel nicht entfernt. Diese oberflächliche Entzündung ohne vorhandene Schlupfwinkel für Bakterien wird nicht als Entzündungsherd eingestuft.
Parodontitis ist jedoch durchaus ein Risiko für die Allgemeingesundheit.
Zahnentfernung für eine stabile Zahnersatzplanung
In die Zahnersatzplanung sollten nur stabile Pfeilerzähne miteinbezogen werden. Das gilt besonders für festsitzenden– und nicht mehr veränderbaren Zahnersatz.
Man überprüft vorhandene Zähne auf ihre sogenannte Wertigkeit. Dadurch kann der Zahnarzt einschätzen, welcher Zahnersatz überhaupt möglich ist. Zähne ohne Parodontitis oder Karies, die mit guter Wurzellänge stabil im Knochen stehen, haben eine ausgezeichnete Wertigkeit. Das wird allerdings nicht auf jeden verbleibenden Zahn zutreffen.
Störende Zähne oder Zähne ohne Zukunft
Es gibt neben der schlechten Wertigkeit noch andere Gründe, Zähne im Rahmen der Zahnersatzplanung zu entfernen. Störend sind:
- Ein gekippter oder gewanderter Zahn,
- ein zu lang herausgewachsener Zahn (Zahnelongation),
- und ein (teil)retinierter Zahn (nur teilweise durch das Zahnfleisch getreten).
Festsitzender Zahnersatz nur auf stabilen Zähnen
Um den geplanten Zahnersatz umzusetzen, werden störende Zähne und Zähne mit schlechter Wertigkeit gezielt entfernt. Bei der Wahl einer Zahnbrücke müssen die eigenen Zähne beschliffen werden, um Kronen tragen zu können (Kronen-Präparation). Durch die Dauerlast einer Brücke können die beschliffenen Zähne Schaden nehmen: Zahnlockerung, frühzeitiger Zahnverlust.
Entscheidet man sich für Zahnimplantate als Zahnersatzversorgun, müssen Zähne mit schlechter Wertigkeit nicht (zwangsläufig) entfernt werden:
Zahnimplantate entlasten eigene Zähne
Zahnimplantate bieten die Möglichkeit, eigene Zähne mit schlechter Wertigkeit zu erhalten. Das bedeutet, wackelige Zähne müssen nicht entfernt werden. Implantate schließen vorhandene Lücken, ohne die verbleibenden Zähne zu belasten. Einer von vielen Vorteilen von Zahnimplantaten.
Zahnfehlstand: Entfernung funktionell oder ästhetisch störender Zähne
Oft stehen Zähne nicht optimal im Gebiss. Ein Fehlstand kann ästhetisch störend, aber auch funktionell belastend sein. Das Kiefergelenk oder Nachbarzähne können darunter leiden.
Zahnkorrektur für funktionell und ästhetisch störende Zähne
Während Zahnfehlstellungen in der Regel durch eine kieferorthopädische Behandlung im Kindes- oder Jugendalter korrigiert werden, besteht auch im Erwachsenenalter diese Möglichkeit. Bei besonders schwerwiegenden Fällen oder wenn eine KFO-Behandlung nicht durchgeführt werden kann, ist über eine Zahnentfernung nachzudenken. Ob ein entfernter Zahn anschließend ersetzt werden muss, muss man individuell entscheiden.
Zahnschienen für gerade Zähne im Erwachsenenalter
Heutzutage muss es keine feste Zahnspange („Brackets“) sein, um Zähne nach Wunsch zu bewegen. In vielen Zahnarztpraxen werden Konzepte individuell ausgearbeitet, um Zahnfehlstellungen millimetergenau zu korrigieren.
Die fast unsichtbaren Schienen sind herausnehmbar und erzielen in der Regel innerhalb weniger Wochen die gewünschten Ergebnisse. Bei schweren Kieferfehlstellungen wird die Zahnschiene jedoch nicht helfen.
Nicht jeder entfernte Zahn muss ersetzt werden
Typische Zähne, die gezogen werden, ohne sie anschließend zu ersetzen, sind die verlagerten Weisheitszähne. Durch Platzmangel gefährden sie oft nur den Zahnstand der übrigen Zähne. Wurden während einer KFO-Behandlung Zähne aus Platzmangel entfernt, wird man sie im Anschluss auch nicht ersetzen.
Zahnentfernung aus Zeitmangel und Kostengründen
Ist der Zahnerhalt eines geschädigten Zahns aus medizinischer Sicht möglich, wird trotzdem nicht immer behandelt. Der Grund sind die Kosten für die Behandlung. Bei bestimmten Kassenrichtlinien, zum Beispiel für eine Wurzelkanalbehandlung, übernimmt die Krankenkasse nicht die Kosten. Fehlt das nötige Kleingeld, muss der Patient auf die Behandlung verzichten.
Wenn sich der Aufwand nicht rechnet: Zahnerhalt kann unwirtschaftlich sein
In vielen Fällen rechtfertigt der Aufwand nicht den Nutzen. Der Erhalt eines teilzerstörten Weisheitszahnes ohne Funktion durch eine kostenintensive Überkronung macht zum Beispiel keinen Sinn.
Keine Zeit, den Zahn zu retten
Eine Therapie kann manchmal zeitintensiv sein. Je größer und ausgeprägter eine Entzündung an einem Zahn ist, desto länger wird die Behandlung dauern. Selbst eine zeitintensive Behandlung kann ausgeprägte Entzündungsprozesse nicht immer stoppen. Wer keinen „langen Atem“ hat, entscheidet sich für eine Zahnentfernung.
Zahnimplantate als Versorgung?
Werden Zähne aus Kostengründen entfernt, steht eine Implantatversorgung wohl kaum zur Debatte. Hatte man keine Zeit, Erkrankungen eines Zahns zu behandeln, sollten alle Erkrankungen ausgeheilt sein, bevor man Implantate setzt.
Multikausal: viele Gründe sprechen gegen den Zahnerhalt
Während jede einzelne Erkrankung kein medizinisches Problem darstellt und gut zu therapieren ist (Karies, Wurzelentzündung…), wird es beim Zusammenspiel verschiedener Krankheiten problematisch für den Zahnerhalt.
Zahnerhalt ist nicht immer sinnvoll
Die Summe der Erkrankungen spricht letztendlich gegen den Zahnerhalt. Zeit und Kosten in einen bereits wackeligen Zahn zu investieren, ohne Aussicht auf Erfolg garantiert zu bekommen, macht kaum Sinn.
Das Ziehen des Zahns kann in manchen Situationen eine bessere Prognose des Zahnersatzes und eine höhere Wirtschaftlichkeit bedeuten.
Zahnimplantate nach Zahnentfernung wegen diverser Erkrankungen
Die Ausprägung der verschiedenen Krankheiten an sich bestimmt, ob Implantate als Versorgungsform sinnvoll sind und welches Konzept am besten zum Patienten passt.